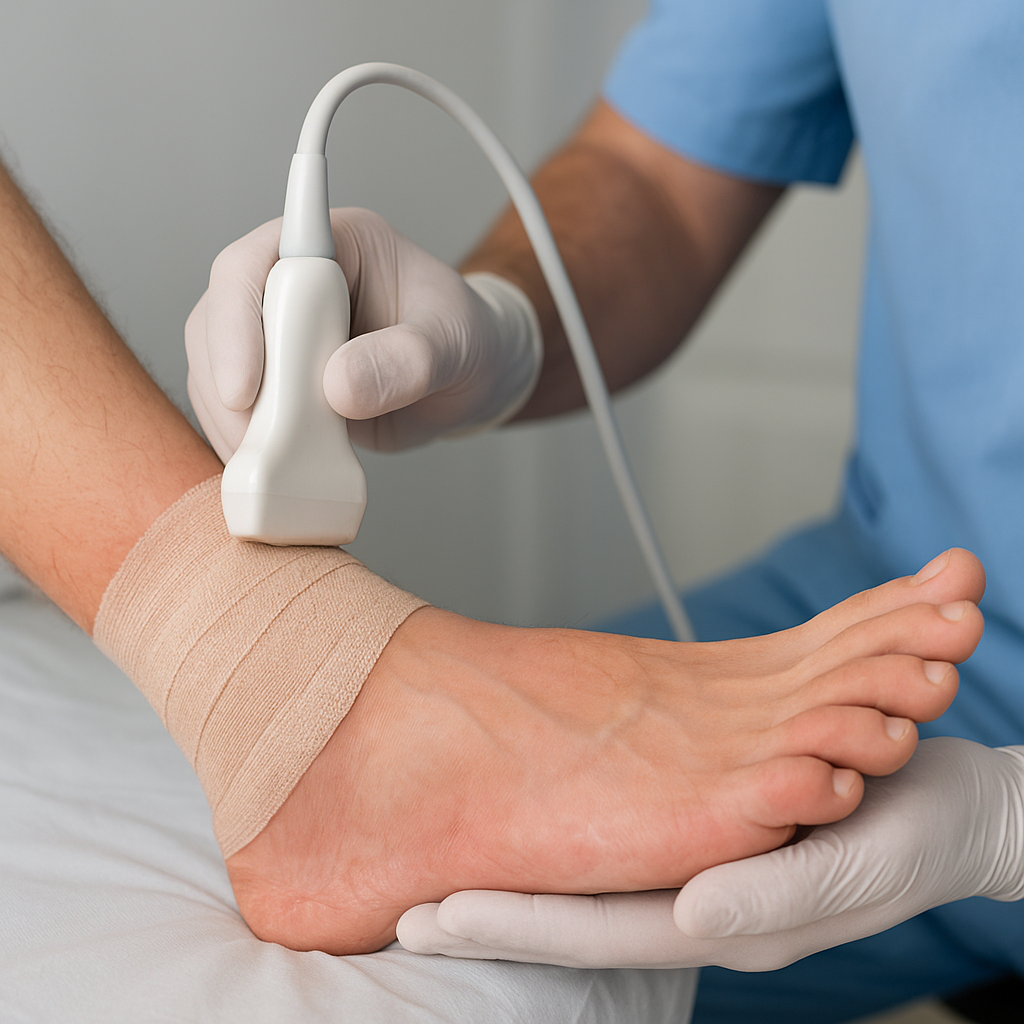
Leczenie uszkodzenia ścięgna Achillesa wymaga interdyscyplinarnego podejścia, łączącego wiedzę z zakresu ortopedii, medycyny sportowej oraz rehabilitacji. Wybór optymalnej ścieżki terapeutycznej zależy od stopnia uszkodzenia, wieku i aktywności pacjenta oraz współistniejących schorzeń. Poniższy artykuł przybliża najważniejsze aspekty diagnostyki, leczenia zachowawczego i operacyjnego oraz procesu powrotu do pełnej sprawności.
Anatomia i mechanizmy urazu
Ścięgno Achillesa, łączące mięśnie trójgłowe łydki z guzem piętowym, jest najgrubszym i jednym z najmocniejszych ścięgien w ludzkim ciele. Jego główne funkcje to:
- Przenoszenie siły skurczu mięśni na stopę
- Utrzymywanie prawidłowej biomechaniki chodu i biegu
- Absorpcja obciążeń dynamicznych
Niestabilność, przeciążenia czy nagłe skurcze mogą prowadzić do częściowego lub całkowitego przerwania włókien ścięgna. Do najczęstszych mechanizmów urazu należą:
- Nagły wzrost intensywności treningu
- Zmiany kierunku ruchu przy dużej prędkości
- Słabe przygotowanie motoryczne
- Leki steroidowe wpływające na strukturę kolagenu
Diagnostyka obrazowa i kliniczna
Rozpoznanie uszkodzenia Achillesa rozpoczyna się od szczegółowego wywiadu i badania klinicznego. Kluczowe informacje obejmują czas wystąpienia dolegliwości, charakter bólu oraz obecność obrzęku czy zasinienia.
Badanie fizykalne
- Test Thompsona – uciśnięcie łydki w pozycji leżącej;
- Ocena zakresu ruchu stawu skokowego;
- Palpacja w okolicy 2–6 cm powyżej guzka piętowego;
- Ocena siły skurczu mięśnia trójgłowego.
Obrazowanie medyczne
- Ultrasonografia – szybka, dostępna metoda oceny ciągłości włókien i obecności płynu;
- MRI – precyzyjniejsze zobrazowanie zmian strukturalnych, hematomu i stanu otaczających tkanek;
- RTG – pomocne w wykluczeniu złamań towarzyszących.
Metody leczenia zachowawczego
Leczenie nieoperacyjne preferowane jest u pacjentów z niepełnym uszkodzeniem ścięgna lub obciążonych dużym ryzykiem powikłań po zabiegu chirurgicznym. Obejmuje ono:
- Odpoczynek i odciążenie kończyny przy pomocy kulek lub ortezy;
- Stosowanie zimnych okładów i lekkiej kompresji;
- Farmakoterapia przeciwbólowo-przeciwzapalna (NLPZ, paracetamol);
- Stopniowe przywracanie funkcji w ortezie z regulacją kąta zgięcia stawu skokowego;
- Fizjoterapia – masaż poprzeczny, terapia ultradźwiękami, fala uderzeniowa;
- Ćwiczenia izometryczne, a następnie ekscentryczne wzmacniające włókna kolagenowe.
Zaletą metody zachowawczej jest brak ryzyka zakażenia chirurgicznego oraz szybszy powrót do codziennych czynności w początkowej fazie gojenia. Wadą – nieco wyższe ryzyko ponownego naciągnięcia lub przewlekłego bólu.
Interwencja chirurgiczna
Operacyjne zaopatrzenie przerwanego ścięgna Achillesa zaleca się w przypadku:
- Całkowitego zerwania z dużym rozstępem fragmentów;
- Wysokich wymagań sportowych pacjenta;
- Nieskuteczności leczenia zachowawczego;
- Obecności masywnych zwłóknień i ograniczonej elastyczności.
Techniki chirurgiczne:
- Klasyczne nastawienie i zszycie włókien ścięgna;
- Wzmocnienie przeszczepami z powięzi lub ścięgien sąsiednich;
- Minimally invasive repair – mniejsze nacięcia, szybsze gojenie skóry.
Po zabiegu stosuje się unieruchomienie w ortezie lub opatrunku gipsowym na kilka tygodni. Kolejna faza to stopniowa rehabilitacja ukierunkowana na odzyskanie pełnego zakresu ruchu i siły mięśniowej.
Rehabilitacja i powrót do aktywności
Proces rehabilitacyjny można podzielić na kilka etapów:
- Faza I (0–4 tygodnie): ochrona, kontrola bólu, unieruchomienie;
- Faza II (4–8 tygodni): delikatne rozciąganie, ćwiczenia izometryczne, nauka prawidłowego chodu;
- Faza III (8–12 tygodni): wzmacnianie ekscentryczne, trening propriocepcji;
- Faza IV (12 tygodni+): ćwiczenia dynamiczne, biegi krótkie i skoki.
Ważnym elementem jest dobór odpowiedniego obuwia z specjalną wkładką oraz stopniowe zwiększanie obciążeń. Często wykorzystywane są także techniki wspomagające:
- Taping dynamiczny;
- Magnetoterapia;
- Mobilizacje stawowe.
Profilaktyka i edukacja pacjenta
Bezpieczeństwo sportu i aktywności codziennej zależy od świadomości czynników ryzyka. Kluczowe zasady:
- Stopniowe zwiększanie intensywności treningu;
- Regularna rozgrzewka i rozciąganie po wysiłku;
- Wzmacnianie mięśni łydki ćwiczeniami ekscentrycznymi;
- Unikanie nagłych zmian nawierzchni i obciążenia jednorazowego;
- Kontrola masy ciała i właściwa dieta wspierająca syntezę kolagenu.
Edukacja pacjenta oraz ścisła współpraca z zespołem medycznym zmniejszają ryzyko nawrotu urazu i pozwalają utrzymać pełną sprawność na długie lata.