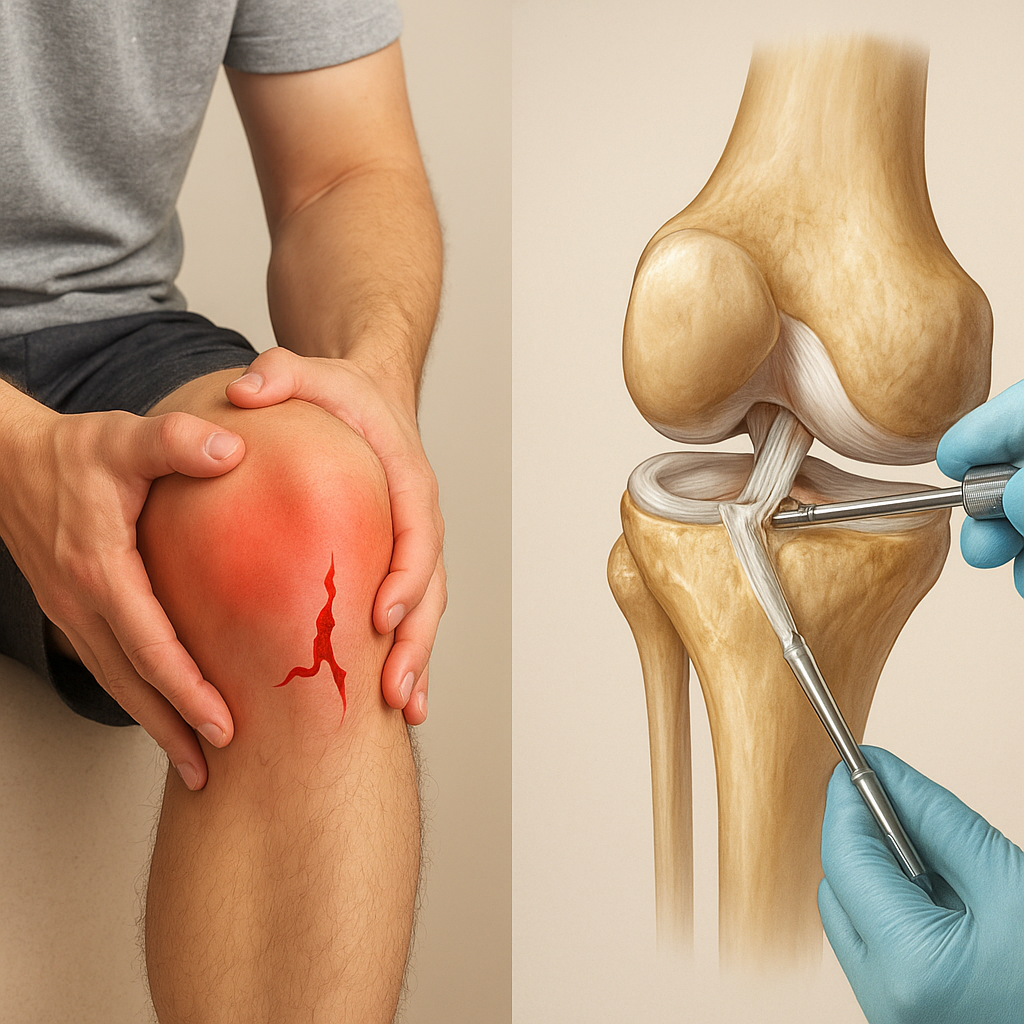
Ortopedia to dziedzina medycyny zajmująca się diagnozowaniem i leczeniem schorzeń oraz urazów narządu ruchu. Szczególne wyzwania stawiają przed lekarzami uszkodzenia stawu kolanowego, w tym zerwanie więzadeł, zwłaszcza przedniego więzadła krzyżowego ACL. W artykule omówimy szczegółowo anatomiczne uwarunkowania, charakterystyczne objawy, metody diagnostyka i dostępne strategie leczenia.
Anatomia i funkcja więzadeł kolana
Staw kolanowy to jedno z największych i najbardziej skomplikowanych połączeń w ludzkim ciele. Jego stabilność zapewniają m.in. cztery główne więzadła:
- Przednie więzadło krzyżowe (ACL) – zapobiega przesuwaniu się kości piszczelowej do przodu względem kości udowej.
- Tylnie więzadło krzyżowe (PCL) – kontroluje ruch kości piszczelowej do tyłu.
- Przyśrodkowe więzadło poboczne (MCL) – wzmacnia stronę przyśrodkową stawu.
- Boczne więzadło poboczne (LCL) – wzmacnia stronę boczną stawu.
Każde z tych więzadeł składa się z włókien kolagenowych o wysokiej wytrzymałości i niewielkiej elastyczności. To właśnie przednie więzadło krzyżowe jest najczęściej narażone na zerwanie w wyniku gwałtownych ruchów rotacyjnych lub nagłego urazu w stawie.
Objawy zerwania więzadeł krzyżowych przednich
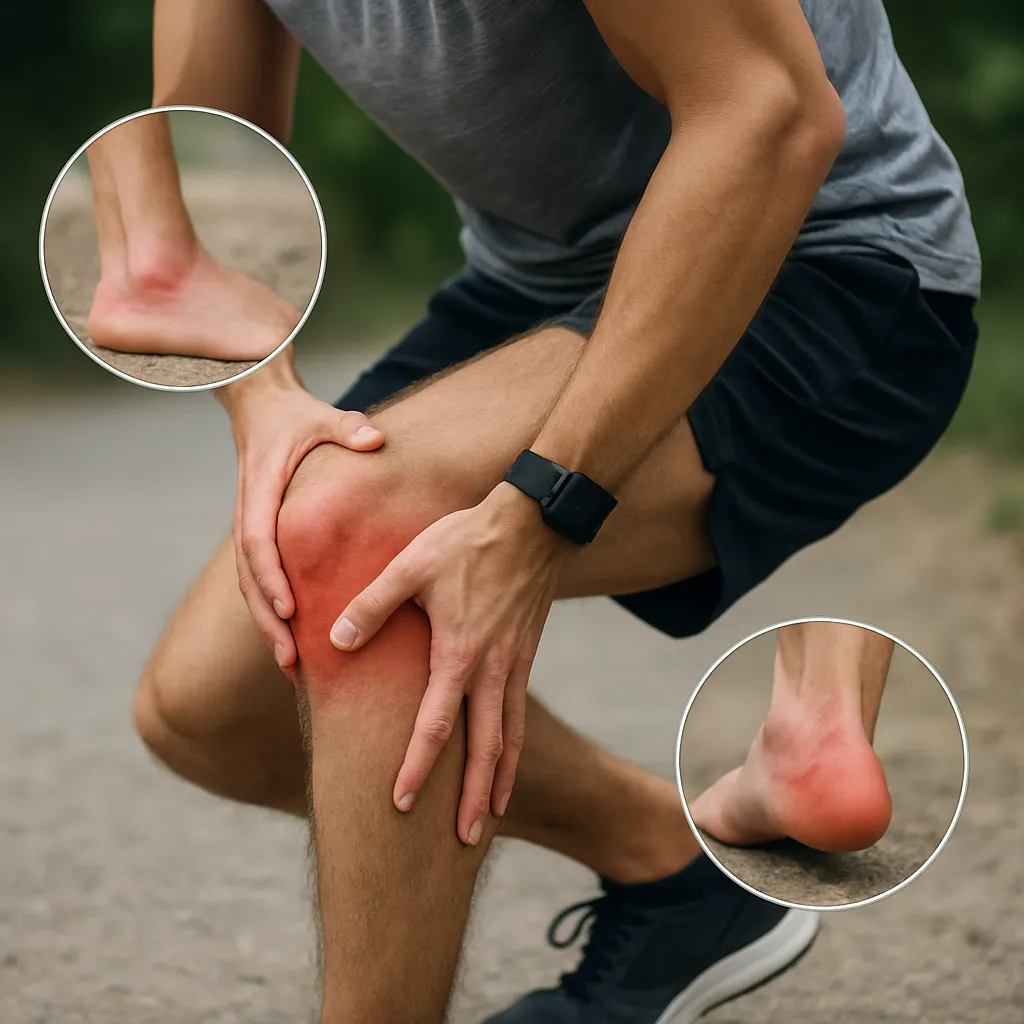
Typowe symptomy towarzyszące uszkodzeniu ACL obejmują zarówno objawy subiektywne (zgłaszane przez pacjenta), jak i obiektywne (widoczne podczas badania lekarskiego):
- Ból i obrzęk w okolicy kolana, często pojawiają się w ciągu pierwszych kilku godzin po urazie.
- Ograniczenie zakresu ruchu stawu – trudności w pełnym wyproście lub zgięciu kolana.
- Poczucie niestabilności – uczucie „uciekania” kolana przy obciążeniu.
- Charakterystyczny słyszalny trzask w momencie kontuzji.
- Możliwość dodatkowego uszkodzenia łąkotek lub chrząstki stawowej, co zwiększa dolegliwości bólowe.
Dokładna ocena stopnia uszkodzenia jest kluczowa dla wyboru właściwego postępowania. W przypadkach podejrzenia poważnej kontuzji należy niezwłocznie zgłosić się do specjalisty ortopeda.
Diagnostyka uszkodzeń ACL
Proces diagnostyka usuwa wątpliwości co do rozległości obrażeń i pozwala wykluczyć towarzyszące urazy. Najważniejsze elementy diagnostycznego toku to:
- Badanie kliniczne – test Lachmana, próba Pivot shift, ocena zakresu ruchomości stawu.
- RTG – pomaga wykluczyć złamania i ocenić ustawienie kości, choć nie uwidacznia samego więzadła.
- USG – daje szybki obraz tkanek miękkich, ale ma ograniczoną precyzję w porównaniu do MRI.
- MRI – złoty standard w wizualizacji struktur wewnątrzstawowych, pozwala ocenić stopień uszkodzenia więzadła, stan łąkotek i chrząstki.
- Artroskopia diagnostyczna – bezpośrednie obejrzenie wnętrza stawu, umożliwia jednoczasowo podjęcie decyzji o leczeniu operacyjnym.
Dzięki precyzyjnej diagnostyka-MRI ortopeda jest w stanie ocenić wszystkie istotne elementy, co przekłada się na skuteczność dalszego procesu leczenia.
Metody leczenia zerwania ACL
Wybór strategii terapeutycznej zależy od stopnia uszkodzenia, wieku i aktywności pacjenta. Można wyróżnić dwie główne ścieżki:
Konserwatywne podejście
- Immobilizacja stawu opaską lub ortezą.
- Leczenie przeciwzapalne i przeciwbólowe.
- Fizjoterapia ukierunkowana na wzmocnienie mięśni czworogłowych uda i przywodzicieli.
- Stopniowe wprowadzanie ćwiczeń zakresu ruchu i zaawansowanych treningów propriocepcji.
To rozwiązanie sprawdza się u pacjentów o niskiej aktywności sportowej lub przy częściowych uszkodzeniach ACL.
Leczenie operacyjne
- Artroskopowa rekonstrukcja więzadła – najczęściej używa się przeszczepu ścięgna mięśnia półścięgnistego lub rzepki.
- Techniki wewnątrztunelowe – wiercenie tuneli w kościach i zakotwiczenie przeszczepu specjalnymi implantami.
- Procedury minimalnie inwazyjne ograniczają ból i przyspieszają regenerację.
Operacyjna chirurgia stawu kolanowego gwarantuje zwykle lepszą stabilność w długim okresie i pozwala na powrót do wyższej aktywności fizycznej.
Rehabilitacja i powrót do aktywności
Skuteczna rehabilitacja to co najmniej trzy fazy, każda z nich wymagająca indywidualnego podejścia:
- Faza wczesna (0–2 tygodnie) – kontrola bólu i obrzęku, nauka podstawowych ćwiczeń izometrycznych.
- Faza pośrednia (3–8 tygodni) – zwiększanie zakresu ruchu, wzmocnienie mięśni oraz ćwiczenia propriocepcji.
- Faza zaawansowana (2–6 miesięcy) – trening funkcjonalny, przygotowanie do sportowej aktywności, bieganie, skoki i zmiany kierunków.
Regularne kontrole lekarskie i wytyczne doświadczonego fizjoterapeuty minimalizują ryzyko nawrotu kontuzji. Powrót do pełnej aktywności sportowej może nastąpić zwykle po 6–12 miesiącach od zabiegu.
Rola ortopedów w leczeniu urazów kolana
Specjaliści z zakresu ortopedii i traumatologii narządu ruchu odgrywają kluczową rolę na każdym etapie procesu terapeutycznego. Od prawidłowego rozpoznania i diagnostyka uszkodzenia, przez dobór metody leczenia, aż po koordynację procesu rehabilitacja i monitorowanie powrotu do aktywności. Bliska współpraca z radiologami, anestezjologami i fizjoterapeutami zapewnia wielospecjalistyczne wsparcie pacjenta.
Znaczenie profilaktyki w zachowaniu zdrowia kolan
Aby zmniejszyć ryzyko zerwania więzadeł, warto stosować zasady profilaktyki:
- Regularne ćwiczenia wzmacniające mięśnie otaczające staw kolanowy.
- Techniki rozgrzewki przed treningiem oraz odpowiednie schłodzenie po wysiłku.
- Unikanie nadmiernego obciążania stawu podczas gwałtownych skrętów czy lądowań.
- Stosowanie profesjonalnego obuwia sportowego dostosowanego do rodzaju aktywności.
Świadomość biomechaniki stawu oraz konsekwentne dbanie o jego kondycję to klucz do długotrwałej sprawności kolan.