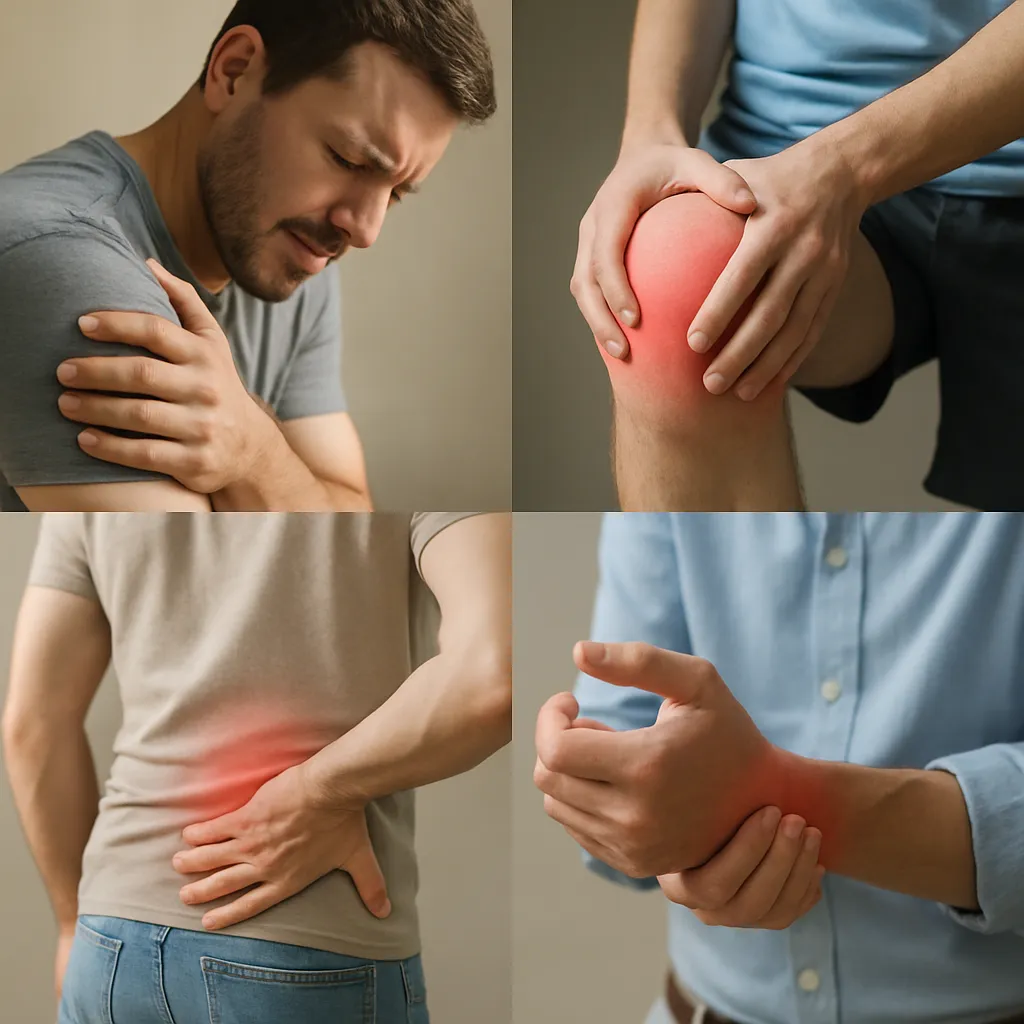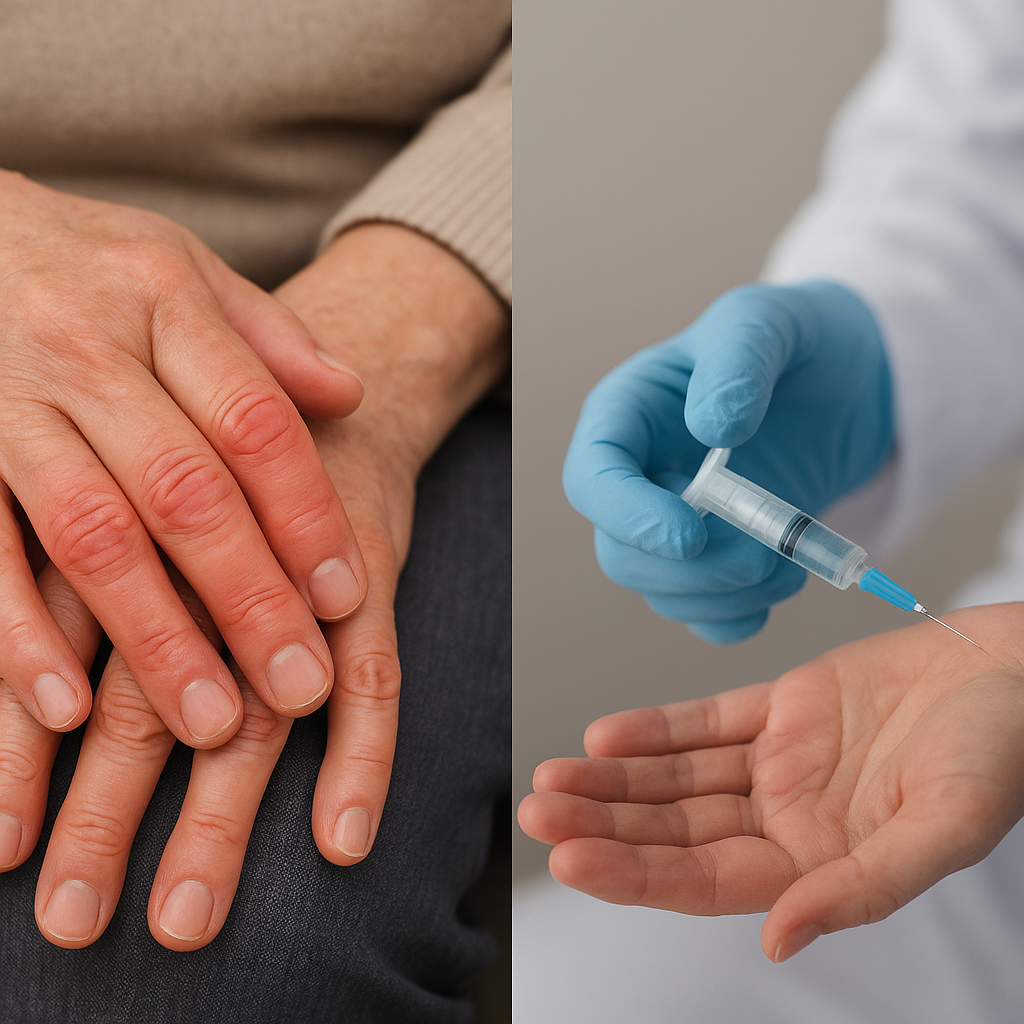
Zapalenie stawów to jedna z najczęstszych przyczyn przewlekłego bólu i ograniczonej ruchomośći u osób w różnym wieku. Specjaliści z zakresu ortopedii, czyli ortopedzi, odgrywają kluczową rolę zarówno w diagnozaowaniu, jak i kompleksowym leczenieu tej dolegliwości. W artykule omówione zostaną przyczyny, objawy, metody diagnostyczne oraz nowoczesne formy terapii, w tym znaczenie rehabilitacja i fizjoterapia dla przywrócenia pełnej sprawności.
Etiologia i czynniki ryzyka
Choroby zapalne stawów nie mają jednej, uniwersalnej przyczyny. Wyróżniamy kilka głównych mechanizmów prowadzących do uszkodzenia torebki stawowej i chrząstki:
- Predyspozycje genetyczne: Niektóre warianty genów zwiększają ryzyko rozwoju zapalenia stawów, zwłaszcza w grupie chorób autoimmunologicznych.
- Urazy mechaniczne: Przebyty uraz stawu może inicjować proces zapalny, prowadząc do zmian zwyrodnieniowych.
- Czynniki immunologiczne: Nadmierna reakcja układu odpornościowego atakuje własne struktury chrząstki i błony maziowej.
- Zmiany metaboliczne: Zaburzenia przemiany kwasu moczowego w dnie moczanowej lub cukrzycy mogą prowadzić do gromadzenia się kryształów i przewlekłego stanu zapalnego.
- Infekcje bakteryjne i wirusowe: Zakażenia stawów wywołane przez patogeny mogą spowodować ostrą reakcję zapalną.
Czynniki ryzyka obejmują wiek, otyłość, siedzący tryb życia, palenie tytoniu oraz obciążenie zawodowe wymagające powtarzalnych ruchów i przeciążeń stawów.
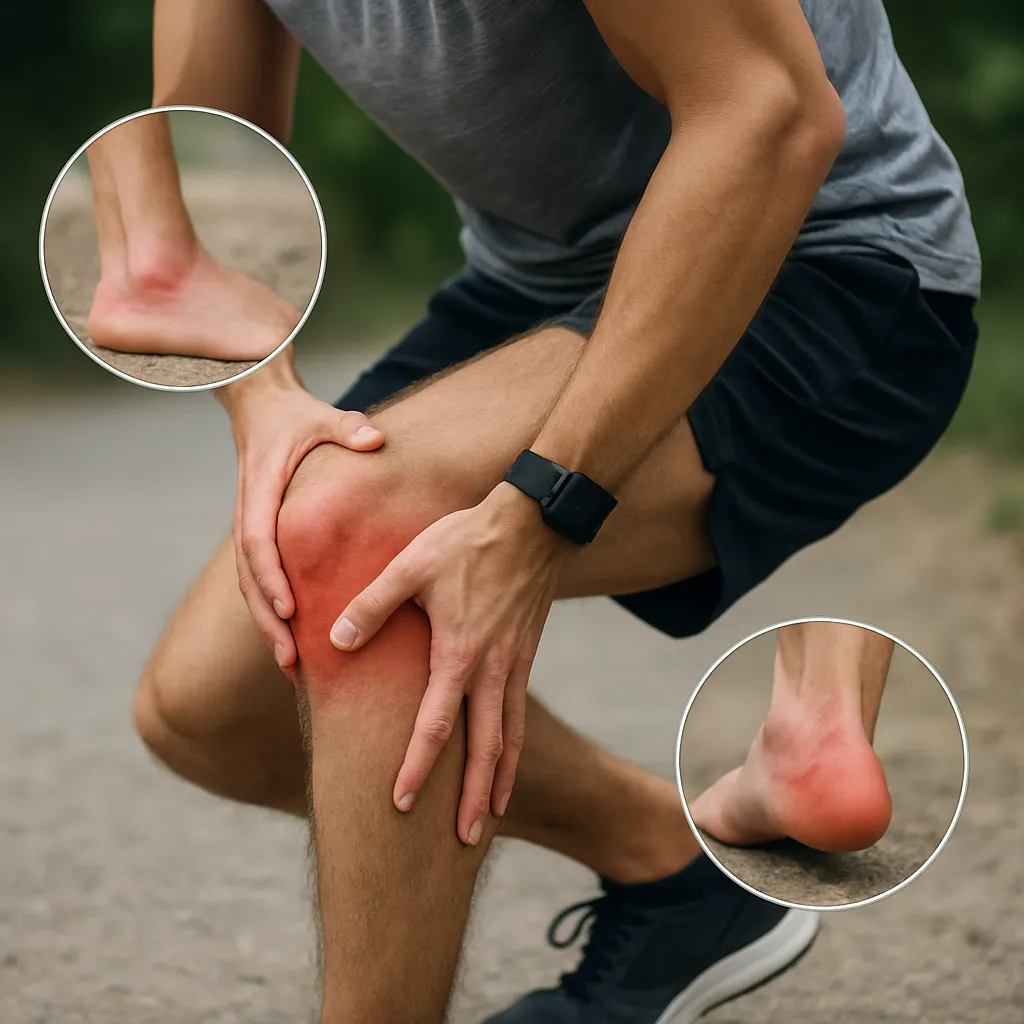
Objawy zapalenia stawów
Wczesne rozpoznanie jest kluczowe dla skutecznego leczenieu. U pacjentów najczęściej występują:
- Ból stawów nasilający się przy obciążeniu lub w spoczynku
- Obrzęk i uczucie ciepła w okolicy stawu
- Sztywność po przebudzeniu, utrzymująca się ponad 30 minut
- Zmniejszona ruchomość i trudność w wykonywaniu codziennych czynności
- Objawy ogólne: zmęczenie, podwyższona temperatura ciała, osłabienie
W zależności od typu zapalenia, symptomy mogą być przemijające lub przewlekłe. U pacjentów z reumatoidalnym zapaleniem stawów często obserwuje się symetryczne zmiany w obrębie rąk i stóp.
Metody diagnostyczne
Diagnoza opiera się na wywiadzie, badaniu lekarskim oraz szeregu badań dodatkowych:
Badanie kliniczne
- Ocena zakresu ruchu i bolesności przy palpacji
- Badanie stabilności stawu oraz siły mięśniowej
- Testy funkcjonalne – np. chód, próba wstawania z krzesła
Badania obrazowe
- Rentgenografia – ocena uszkodzeń kostnych i zmian zwyrodnieniowych
- Ultrasonografia – wykrywanie płynu w jamie stawowej i proliferacji błony maziowej
- Rezonans magnetyczny (MRI) – dokładna wizualizacja tkanek miękkich
Badania laboratoryjne
- Morfologia krwi i OB – wskaźniki ogólnoustrojowego zapalenia
- CRP – białko C-reaktywne określające aktywność procesu zapalnego
- Autoprzeciwciała (RF, anty-CCP) – pomocne w rozpoznaniu RZS
- Poziom kwasu moczowego – w podejrzeniu dny moczanowej
Leczenie zachowawcze i farmakologiczne
Wczesne wdrożenie terapii pozwala zahamować postęp zmian i zmniejszyć dolegliwości. Plan leczenia ustala ortopeda lub reumatolog, uwzględniając rodzaj schorzenia i stopień zaawansowania.
- Niesteroidowe leki przeciwzapalne (NLPZ) – powszechnie stosowane w redukcji bólu i obrzęku
- Glukokortykosteroidy – podawane doustnie lub w formie iniekcji dostawowej
- Leki modyfikujące przebieg choroby (DMARDs) – w reumatoidalnym zapaleniu stawów
- Inhibitory biologiczne – precyzyjne blokowanie czynników prozapalnych u pacjentów opornych na inne leki
- Leki przeciwbólowe paracetamol i opioidy w przypadku silnych dolegliwości
- Dieta przeciwzapalna i suplementacja – wspomaganie procesów regeneracyjnych
W niektórych przypadkach wskazane są wkładki ortopedyczne lub ortezy stabilizujące staw.
Rehabilitacja i fizjoterapia
Kompleksowa rehabilitacja ma kluczowe znaczenie dla przywrócenia funkcji stawów i poprawy jakości życia. Program terapeutyczny może obejmować:
- Ćwiczenia zakresu ruchu – rozciągające i mobilizacyjne
- Trening siłowy – wzmacnianie stabilizujących mięśni
- Fizykoterapia: ultradźwięki, laser, krioterapia
- Hydroterapia – ćwiczenia w basenie redukujące obciążenie stawów
- Metody manualne – masaż, techniki tkanek miękkich
Indywidualnie dobrane sesje prowadzone przez fizjoterapeutę pomagają zmniejszyć ból, zwiększyć zakres ruchomośći poprawić ogólną sprawność pacjenta.
Rola ortopedów i profilaktyka
Ortopedzi to specjaliści ukierunkowani na leczenie schorzeń układu ruchu. Ich zadaniem jest:
- Diagnostyka i dobór optymalnego schematu leczenia
- Przeprowadzanie zabiegów chirurgicznych, m.in. artroskopii i endoprotezoplastyki
- Współpraca z reumatologami, fizjoterapeutami i dietetykami
- Edukacja pacjenta w zakresie profilaktyki i zdrowego stylu życia
Profilaktyczne działania obejmują:
- Utrzymanie prawidłowej masy ciała
- Regularną aktywność fizyczną – spacery, pływanie, joga
- Unikanie przeciążeń i gwałtownych ruchów
- Zbilansowaną dietę bogatą w składniki przeciwzapalne
- Regularne konsultacje kontrolne u ortopedy i reumatologa
Dzięki wczesnemu wykrywaniu nieprawidłowości i wdrażaniu działań profilaktycznych możliwe jest zachowanie zdrowia stawów na wiele lat.