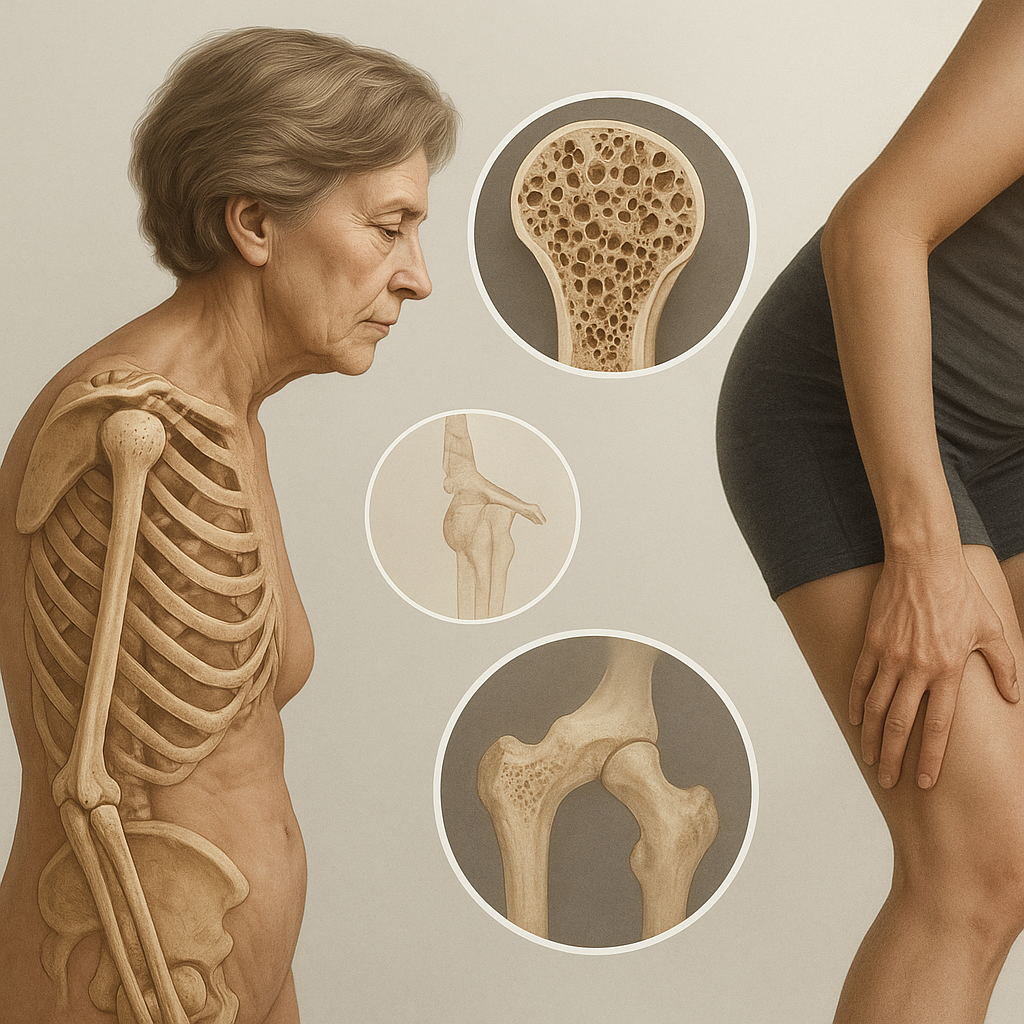
Osteoporoza to przewlekła choroba metaboliczna kości, która znacząco wpływa na funkcjonowanie układu ruchu. Lekarze specjalizujący się w ortopedii odgrywają kluczową rolę w diagnostyce, leczeniu oraz edukacji pacjentów. Warto poznać mechanizmy tej choroby, jej konsekwencje oraz praktyczne metody zapobiegania i wsparcia rehabilitacyjnego. Poniższy tekst omawia najważniejsze zagadnienia związane z osteoporozą, a także przedstawia, jak współpracować z lekarzem ortopedą w celu utrzymania zdrowych kości i sprawnego aparatu ruchu.
Znaczenie zdrowia układu ruchu i rola ortopedii
Ortopedia to gałąź medycyny zajmująca się chorobami i urazami narządu ruchu, w tym kości, stawów, więzadeł i mięśni. Specjaliści tej dziedziny diagnozują zarówno wrodzone, jak i nabyte schorzenia, dobierając odpowiednie metody leczenia. Osteoporoza, będąca przewlekłym schorzeniem metabolicznym, wiąże się z obniżeniem gęstości i wytrzymałości kości, co prowadzi do zwiększonego ryzyka złamań. Współczesna ortopedia wykorzystuje zaawansowane techniki obrazowania – densytometrię, tomografię komputerową i ultrasonografię – aby ocenić stan tkanki kostnej i monitorować efektywność terapii.
Współpraca pacjenta z ortopedą w przebiegu osteoporozy powinna być kompleksowa. Lekarz ortopeda nie tylko przepisuje leki i suplementy, ale także zaleca modyfikacje stylu życia. Ważnym aspektem jest regularna rehabilitacja, mająca na celu wzmocnienie mięśni grzbietu i brzucha oraz poprawę równowagi. Dzięki temu zmniejsza się ryzyko upadków, które u osób z osteoporozą mogą skutkować poważnymi złamaniami kręgów i kości długich.
Specjalista ortopedii często współdziała z fizjoterapeutą, dietetykiem i ginekologiem lub endokrynologiem (w przypadku zaburzeń hormonalnych). Taki multidyscyplinarny zespół pozwala kompleksowo zadbać o profilaktykę i leczenie: od oceny stanu tkanki kostnej po edukację dotyczącą bezpiecznych ćwiczeń siłowych i równoważnych.
Rola ortopedy w codziennej praktyce to także ocena czynników ryzyka, takich jak przewlekłe stosowanie kortykosteroidów, palenie papierosów czy nadmierne spożycie alkoholu. Wczesne wykrycie osteopenii – stanu poprzedzającego osteoporozę – umożliwia szybkie wdrożenie działań zapobiegawczych. W ten sposób zmniejsza się ryzyko złamań i długotrwałych powikłań.
Mechanizmy i wpływ osteoporozy na układ ruchu
W procesie powstawania osteoporozy zachwiana zostaje równowaga pomiędzy resorpcją a tworzeniem kości. Komórki kościogubne (osteoklasty) działają intensywniej niż kościotwórcze (osteoblasty), co prowadzi do stopniowego ubytku masy kostnej. Zmiany te najczęściej dotyczą kręgosłupa, bioder i nadgarstków. W miarę postępu choroby struktura beleczkowa kości staje się niestabilna, co sprzyja powstawaniu typowych złamań kompresyjnych kręgów.
Objawy kliniczne osteoporozy mogą być subtelne – pacjenci zgłaszają bóle kręgosłupa, zmniejszenie wzrostu czy wygięcie kręgosłupa w odcinku piersiowym (tzw. plecy okrągłe). Często pierwszym sygnałem jest złamanie kości nawet po niewielkim urazie. Dlatego tak istotne jest regularne badanie gęstości kości i kontrola czynników ryzyka.
Osteoporoza wpływa negatywnie nie tylko na wytrzymałość kości, ale także na ogólną sprawność narządu ruchu. Osłabienie stabilizatorów kręgosłupa prowadzi do zmian postawy i przewlekłych bólów mięśniowych. Zaburzona biomechanika obciążeń stawów może skutkować przyspieszoną degeneracją chrząstki stawowej i rozwojem choroby zwyrodnieniowej.
W diagnostyce różnicowej należy wykluczyć inne przyczyny ubytek kostnej masy, takie jak wtórne przyczyny endokrynologiczne, reumatoidalne zapalenie stawów czy przewlekłe choroby nerek. Kompleksowa ocena laboratoryjna i obrazowa stanowi podstawę do postawienia prawidłowego rozpoznania i intensywności leczenia.
Metody zapobiegania i leczenia osteoporozy w praktyce ortopedycznej
Profilaktyka osteoporozy opiera się na trzech filarach: właściwej dieta, aktywności fizycznej oraz farmakoterapii. Wprowadzanie tych elementów już w młodym wieku może znacząco zwiększyć szczytową masę kostną i opóźnić proces utraty gęstości kości.
Zmiany stylu życia
- Regularne ćwiczenia obciążeniowe i oporowe – chodzenie, bieganie, taniec, trening siłowy wzmacniający mięśnie i pobudzające osteoblasty.
- Unikanie palenia tytoniu i nadmiernego spożycia alkoholu, które hamują tworzenie kości.
- Zbilansowana dieta bogata w wapń (mleko, sery, zielone warzywa) i witaminę D (tłuste ryby, jaja, suplementy).
- Odpowiednia ekspozycja na słońce lub suplementacja witaminy D – kluczowa dla wchłaniania wapnia.
Farmakoterapia
Lekarz ortopeda może zalecić:
- Bisfosfoniany – hamujące resorpcję kości.
- Denosumab – przeciwciało monoklonalne blokujące aktywność osteoklastów.
- SERM (modulatory receptora estrogenowego) – stosowane u kobiet w fazie pomenopauzalnej.
- Hormonalna terapia zastępcza – opcja dla wybranych pacjentek, po konsultacji z ginekologiem lub endokrynologiem.
Rola rehabilitacji i wsparcia ortopedycznego
Oprócz leczenia farmakologicznego kluczowe jest prowadzenie indywidualnie dobranej rehabilitacja. Fizjoterapeuci i ortopedzi zalecają ćwiczenia na równoważnię, wzmacniające korpus ciała, techniki oddechowe oraz zajęcia w odciążeniu (basen, Nordic Walking). Celem jest poprawa stabilności, zapobieganie upadkom i utrzymanie sprawności funkcjonalnej.
Protokoły postępowania w ortopedii uwzględniają także wsparcie psychologiczne – przewlekły ból i obawa przed złamaniami mogą prowadzić do ograniczenia aktywności. Edukacja pacjenta na temat czynników ryzyka i korzyści płynących z ruchu jest kluczowa dla skutecznego utrzymania zdrowia kości.
Regularne wizyty kontrolne u ortopedy umożliwiają monitorowanie gęstości kości i wczesną modyfikację terapii. Dzięki temu można skorygować dawki leków, ocenić postępy rehabilitacji oraz dostosować strategię profilaktyka ryzyka złamań. Ścisła współpraca z zespołem medycznym gwarantuje pacjentowi wieloaspektowe wsparcie na każdym etapie choroby.