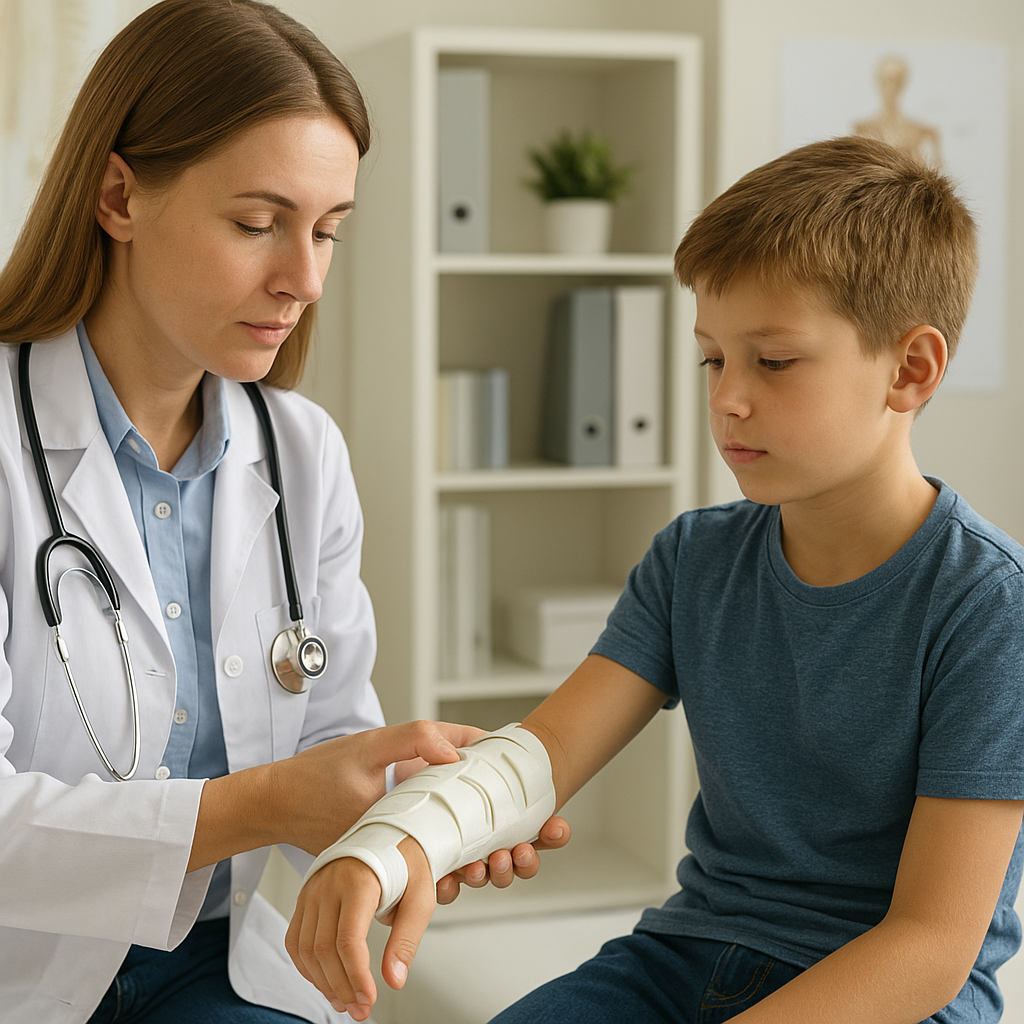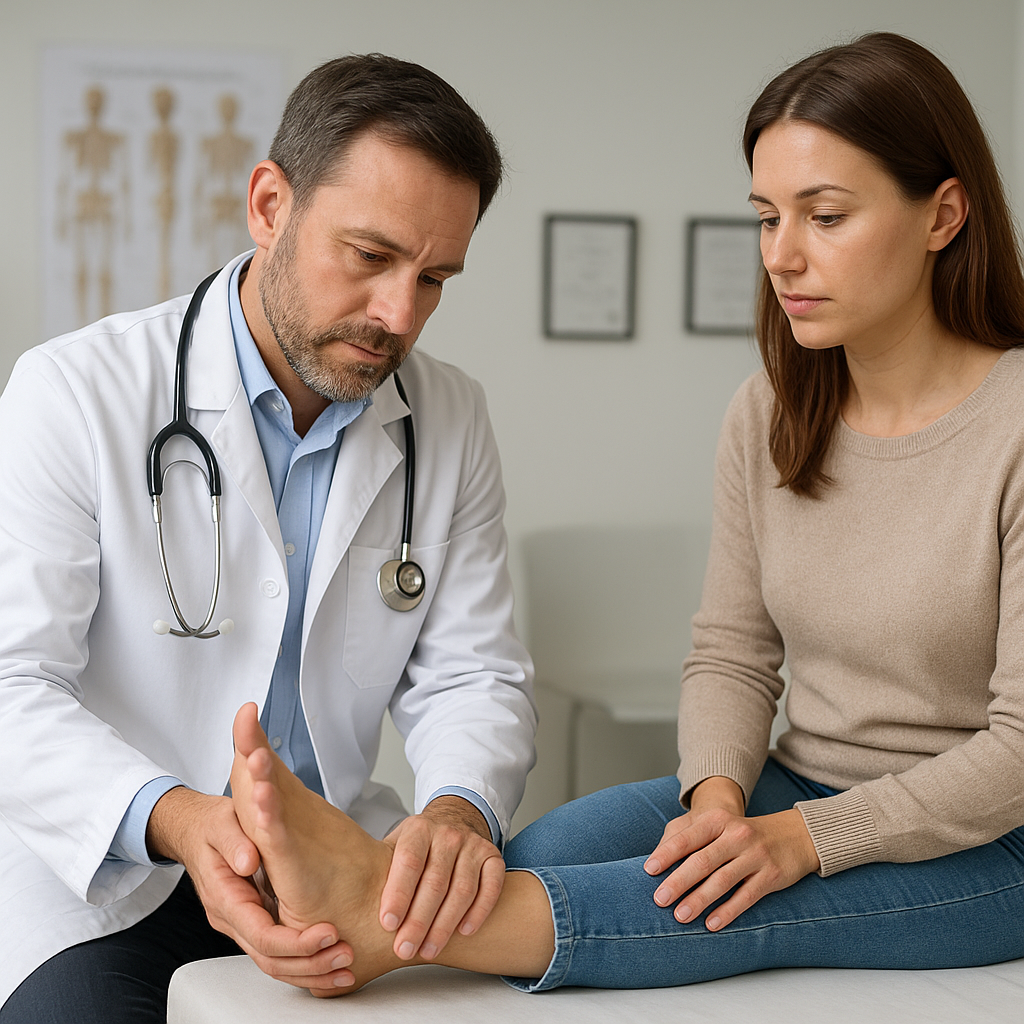
Wizyta u ortopedy to kluczowy krok w diagnozowaniu i leczeniu dolegliwości układu ruchu. Ten artykuł przedstawia kolejne etapy spotkania ze specjalistą od problemów z kośćmi, stawami i powiązanymi ze zdrowiem strukturami anatomicznymi, wyjaśniając, jak przebiega konsultacja, jakie badania mogą być zalecane oraz jakie metody terapeutyczne są najczęściej stosowane.
Przygotowanie do wizyty
Odpowiednie przygotowanie skraca czas oczekiwania na konsultację oraz umożliwia specjaliście szybkie i precyzyjne postawienie diagnozy. Przed spotkaniem warto zgromadzić niezbędne informacje i dokumenty.
Rejestracja i dokumenty
- Skierowanie od lekarza pierwszego kontaktu lub innego specjalisty (jeżeli jest wymagane przez placówkę).
- Wcześniejsze wyniki badań obrazowych: RTG, USG, rezonans magnetyczny (MRI) czy tomografia komputerowa (CT).
- Historia przebytych urazów, operacji i stosowanych form rehabilitacji.
- Lista aktualnie przyjmowanych leków, suplementów i preparatów ziołowych.
Wywiad przedwizytowy
Podczas rejestracji telefonicznej lub internetowej personel medyczny może poprosić o podanie krótkiego opisu objawów, czasu ich trwania oraz czynnika wywołującego ból lub dyskomfort. Dzięki temu ortopeda zyska wstępny obraz schorzenia i będzie mógł lepiej zaplanować konsultację.
Przebieg konsultacji ortopedycznej
Konsultacja u ortopedy to połączenie szczegółowego wywiadu, badania klinicznego i często dodatkowych badań obrazowych. Każdy z tych elementów jest niezbędny do ustalenia optymalnego planu leczenia.
Wywiad medyczny
- Opis dolegliwości: charakter bólu (kłujący, tępy, promieniujący), lokalizacja i nasilenie.
- Okoliczności pojawienia się problemu: uraz, przeciążenie, deformacje wrodzone czy efekty przewlekłej choroby.
- Wpływ czynników zewnętrznych: aktywność fizyczna, styl pracy, warunki środowiskowe.
- Historia chorób towarzyszących: cukrzyca, choroby reumatyczne, osteoporoza.
Badanie fizykalne
Ortopeda ocenia zakres ruchomości stawów, stabilność struktur, siłę mięśniową oraz stan tkanek miękkich. Często stosowane testy kliniczne pozwalają wykluczyć lub potwierdzić uszkodzenia więzadeł, ścięgien bądź struktur wewnątrzstawowych.
- Testy na niestabilność stawową (np. Lachmana w badaniu kolana).
- Ocena chodu i postawy ciała.
- Palpacja bolesnych obszarów.
- Sprawdzanie odruchów nerwowych i czucia skóry (badanie neurologiczne).
Badania obrazowe i laboratoryjne
Na podstawie wywiadu i badania fizykalnego lekarz może zlecić:
- RTG – podstawowe badanie kośćca, pozwala uwidocznić złamania, zmiany zwyrodnieniowe, zniekształcenia stawów.
- USG – ocena tkanek miękkich: ścięgien, więzadeł, mięśni oraz płynu w obrębie stawów.
- MRI – szczegółowy obraz struktur wewnątrzstawowych, krążków międzykręgowych i korzeni nerwowych.
- Badania krwi – w kierunku stanu zapalnego, markerów autoimmunologicznych czy poziomu witaminy D.
Plan leczenia i rehabilitacja
Diagnoza to dopiero początek drogi do powrotu do pełnej sprawności. Ortopeda, uwzględniając wiek pacjenta, aktywność i potrzeby, dobiera indywidualny plan terapii.
Metody zachowawcze
- Leki przeciwbólowe i przeciwzapalne – niesteroidowe leki przeciwzapalne (NLPZ), preparaty miejscowe (żele, plastry).
- Unieruchomienie – opaski, ortezy, gipsy czy stabilizatory.
- Iniekcje dostawowe – kwas hialuronowy, osocze bogatopłytkowe (PRP), sterydy w wyjątkowych przypadkach.
- Fizjoterapia – ćwiczenia wzmacniające, rozciągające, drenaż limfatyczny, terapia manualna.
Metody chirurgiczne
W przypadku zaawansowanych zmian urazowych lub zwyrodnieniowych, gdy metody zachowawcze nie przynoszą efektów, ortopeda może zaproponować zabieg operacyjny:
- Artroskopia – małoinwazyjna technika endoskopowa w stawie kolanowym, barkowym czy skokowym.
- Endoprotezoplastyka – wymiana zniszczonego stawu na sztuczny (np. biodrowego, kolanowego).
- Osteotomie – korekcje osi kończyn przy wadach wrodzonych lub nabytych.
- Rekonstrukcje więzadeł i ścięgien – najczęściej w obrębie kolana i barku.
Rehabilitacja i powrót do aktywności
Rehabilitacja to kluczowy element leczenia ortopedycznego. Aby osiągnąć długotrwałą poprawę, pacjent musi ściśle współpracować z fizjoterapeutą i przestrzegać zaleceń:
- Plan ćwiczeń domowych – regularne wykonywanie zaleconych zestawów ćwiczeń.
- Kontrola bólu – techniki oddechowe, krioterapia, elektroterapia.
- Stopniowe zwiększanie obciążenia – unikanie nagłych przeciążeń stawów.
- Monitorowanie postępów – regularne wizyty kontrolne u ortopedy.
Współpraca między pacjentem, ortopedą a fizjoterapeutą jest niezbędna, aby przywrócić pełną sprawność układu ruchu i zminimalizować ryzyko nawrotów dolegliwości. Odpowiednie diagnozowanie, indywidualnie dobrane metody leczenia i systematyczna rehabilitacja to filary skutecznej opieki ortopedycznej.